ĐẶC ĐIỂM LÂM SÀNG VÀ HIỆU QUẢ ĐIỀU TRỊ CỦA LIỆU PHÁP OXY CAO ÁP Ở BỆNH NHÂN CHÓNG MẶT NGOẠI BIÊN
Chi nhánh Phía Nam, Trung tâm Nhiệt đới Việt - Nga
Số 3 đường 3/2, Phường 11, Quận 10, Thành phố Hồ Chí Min
Số điện thoại: 0357536428; Email: tranthihang221196@gmail.com
Nội dung chính của bài viết
Tóm tắt (Abstract)
CLINICAL CHARACTERISTICS AND THERAPEUTIC EFFECT OF HYPERBARIC OXYGEN THERAPY IN PATIENTS WITH PERIPHERAL VERTIGO
This paper presents “Clinical characteristics and therapeutic efficacy of hyperbaric oxygen therapy in patients with peripheral vertigo” to determine the clinical features of peripheral vertigo and its therapeutic efficacy.
The study was carried out at Hyperbaric Oxygen Center (Southern Branch of Joint Vietnam-Russia Tropical Science and Technology Research Center) from October 2021 to December 2022, with 60 patients, divided into 2 groups. Group 1 consisted of 30 patients was treated with hyperbaric oxygen therapy (HBOT) and group 2 consisted of 30 patients was treated with HBOT and drugs (vestibular inhibitors, antiemetics and brain tonics).
The results showed that: vertigo often occured when changing head position, vertigo accompanied by nausea, loss of balance. After the treatment, the group treated with HBOT and drugs, the patient's condition improved better, the level gradually increased with HBOT. In the group treated with HBOT and drugs, the mean score before treatment was 12.5 points, after 10 days of treatment was 4.37 points, after 20 days of treatment decreased to 0.63 points and after 30 days of treatment to 0.27 points. Particularly, in the group treated with HBOT, this rate was 12.33 points, respectively; 6.37 points; 2.1 points and 0.97 points (p < 0.05).
Từ khóa (Keywords)
Chóng mặt ngoại biên, Oxy cao áp, peripheral vertigo, hyperbaric oxygen
Chi tiết bài viết
1. ĐẶT VẤN ĐỀ
Chóng mặt là một cảm giác không có thật về sự chuyển động của cơ thể hoặc môi trường xung quanh, liên quan đến một cảm giác sai lầm rằng bản thân hoặc môi trường xung quanh đang di chuyển hoặc xoay tròn (thường đi kèm với buồn nôn và mất thăng bằng), gây ảnh hưởng rất lớn đến chất lượng cuộc sống. Chóng mặt có thể xảy ra đối với mọi người, mọi lứa tuổi, ở mọi nơi và nhiều nhất ở người lớn tuổi, tuổi càng nhỏ càng ít bị. Cùng với việc đời sống vật chất tinh thần ngày càng được cải thiện, số người tìm đến cơ sở y tế với những than phiền về chóng mặt ngày càng nhiều [1, 2].
Chóng mặt do nhiều nguyên nhân, nhưng nguyên nhân thường gặp nhất là các rối loạn tiền đình ngoại biên (chóng mặt ngoại biên) như chứng chóng mặt tư thế kịch phát lành tính, viêm thần kinh tiền đình, bệnh Ménière. Do đó, vấn đề điều trị triệt để chóng mặt gặp nhiều khó khăn và để đánh giá hiệu quả điều trị của một phương pháp nào đó cũng rất khó. Các nghiên cứu trong và ngoài nước trên bệnh nhân chóng mặt ngoại biên nhìn chung đều đưa ra nhận định: Dù bất cứ do nguyên nhân nào gây ra nhưng đều có liên quan đến tình trạng bị thiếu máu (thiếu oxy) cục bộ của cơ quan tiền đình ốc tai (tai trong). Do đó mục đích điều trị là làm giảm tình trạng thiếu máu cục bộ và các hậu quả của nó. Trong trường hợp này, Oxy cao áp (OXCA) là phương pháp điều trị tối ưu phù hợp với cơ chế bệnh sinh, làm tăng lượng oxy lên cơ quan tiền đình ốc tai, thúc đẩy việc sửa chữa mạch máu bị tắc, tổn thương, đồng thời tăng cường phát triển tân mạch, khôi phục tính thấm của màng tế bào bằng cách tăng tổng hợp ATP, ATPase [3].
Ở Việt Nam, trong những năm gần đây phương pháp OXCA ngày càng được ứng dụng rộng rãi tại các cơ sở y tế trong cả nước để điều trị bệnh nói chung và điều trị cho bệnh nhân chóng mặt ngoại biên nói riêng. Bài báo này trình bày đặc điểm lâm sàng và hiệu quả điều trị của liệu pháp OXCA ở bệnh nhân chóng mặt ngoại biên [4].
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1. Đối tượng nghiên cứu
Nghiên cứu ở 60 bệnh nhân chóng mặt ngoại biên đến điều trị tại Trung tâm OXCA (thuộc Chi nhánh phía Nam, Trung tâm Nhiệt đới Việt - Nga) từ tháng 10/2021 đến 12/2022.
Tiêu chuẩn lựa chọn: Bệnh nhân > 18 tuổi không phân biệt giới tính được chẩn đoán chóng mặt ngoại biên. Bệnh nhân chưa điều trị OXCA tối thiểu trong 1 năm trở lại đến thời điểm tham gia nghiên cứu.
Tiêu chuẩn loại trừ: Các bệnh nhân được chẩn đoán chóng mặt ngoại biên nhưng có các bệnh lý chống chỉ định điều trị OXCA (viêm phổi, tràn khí màng phổi, phổi tắc nghẽn mãn tính, chứng sợ buồng kín…).
2.2. Phương pháp nghiên cứu
2.2.1. Thiết kế nghiên cứu
Thử nghiệm lâm sàng, so sánh hiệu quả trước và sau điều trị.
2.2.2. Phương tiện nghiên cứu
- Thuốc ức chế tiền đình, thuốc chống nôn và thực phẩm chức năng bổ não.
- Máy OXCA. Oxy tinh khiết dùng trong y tế.
- Thang điểm đánh giá chóng mặt của Châu Âu (EEV: European Evaluation of Vertigo scale) [5].
2.2.3. Các bước thực hiện
Bệnh nhân được chia ngẫu nhiên làm 2 nhóm, mỗi nhóm 30 người, cụ thể như sau:
- Nhóm điều trị OXCA đơn thuần: Được điều trị với áp suất 1,8-2,0 ATA x 60 phút/ngày x 30 ngày [4].
- Nhóm điều trị OXCA kết hợp với thuốc: Được điều trị như nhóm OXCA đơn thuần, kết hợp với thuốc ngay từ ngày điều trị đầu tiên.
+ Tuần đầu tiên: Bệnh nhân được điều trị OXCA kết hợp với thuốc ức chế tiền đình Betaserc 16 mg mỗi lần 1 viên x 3 lần/ngày và thuốc chống nôn Dimenhydrinat 50 mg mỗi lần 2 viên x 3 lần/ngày (khi có triệu chứng nôn, buồn nôn).
+ Các tuần tiếp theo: Bệnh nhân được điều trị OXCA kết hợp thực phẩm chức năng bổ não ginkgo biloba 40 mg mỗi lần 2 viên x 2 lần/ngày.
Các đối tượng nghiên cứu được thăm khám và đánh giá lâm sàng, thu thập số liệu ở 10, 20, 30 ngày.
2.2.4. Đánh giá kết quả điều trị
Chủ quan:
- Dựa vào sự thay đổi của triệu chứng chóng mặt của bệnh nhân sau 10 đến 30 ngày điều trị so sánh với trước điều trị, phân thành:
1. Hết chóng mặt: Hết hoàn toàn các triệu chứng chóng mặt, mất thăng bằng và quay cuồng trong đầu.
2. Cải thiện tốt: Cải thiện triệu chứng khả quan.
3. Cải thiện ít: Giảm chóng mặt còn để lại di chứng (mất thăng bằng hay còn quay cuồng trong đầu).
4. Không cải thiện: Chóng mặt không thuyên giảm (không đáp ứng điều trị) [6].
(Có cải thiện = Hết chóng mặt + cải thiện tốt + cải thiện ít).
Khách quan:
- Dựa vào sự thay đổi điểm số của thang điểm đánh giá chóng mặt Châu Âu (EEV: European Evaluation of Vertigo scale) [5].
Sau 10, 20, 30 ngày điều trị so sánh điểm số với trước điều trị phân thành các mức độ sau:
+ Hết chóng mặt (không chóng mặt): 0 điểm
+ Chóng mặt nhẹ: 1 - 6 điểm (Chóng mặt không mất thăng bằng hoặc có mất thăng bằng nhưng không té ngã, không ảnh hưởng đến sinh hoạt cuộc sống).
+ Chóng mặt trung bình: 7 - 13 điểm (Chóng mặt có mất thăng bằng, nhưng không té ngã hoặc thỉnh thoảng có té ngã, có ảnh hưởng đến sinh hoạt cuộc sống).
+ Chóng mặt nặng: 14 - 20 điểm (Chóng mặt có mất thăng bằng, ngã khi ngồi hoặc đứng dậy).
2.2.5. Xử lý và phân tích số liệu
- Dữ liệu được nhập bằng phần mềm Excel và xử lý bằng phần mềm SPSS 16.
2.3. Đạo đức trong nghiên cứu
Thiết kế nghiên cứu này đã được Hội đồng đạo đức trong nghiên cứu y sinh học của Trung tâm nhiệt đới Việt - Nga thông qua (Chứng nhận số 3564/CN-HĐĐĐ ngày 05/10/2021).
3. KẾT QUẢ VÀ BÀN LUẬN
3.1. Đặc điểm chung, nguyên nhân, triệu chứng lâm sàng
Bảng 1. Phân bố bệnh nhân theo lứa tuổi, giới, nghề nghiệp, thời gian mắc bệnh, nguyên nhân, triệu chứng lâm sàng trước điều trị
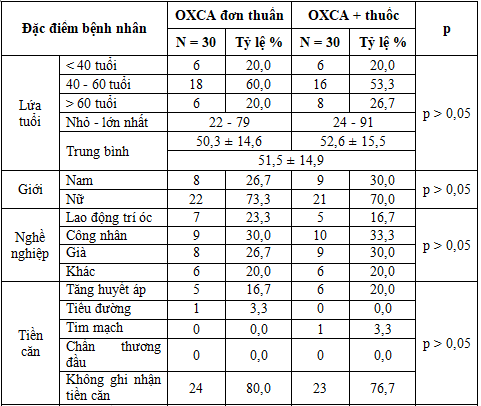
Kết quả nghiên cứu Bảng 1 cho thấy: Tuổi trung bình của bệnh nhân chóng mặt ngoại biên là 51,5 ± 14,9 tuổi, nhỏ nhất là 22 tuổi và lớn nhất là 91 tuổi, bệnh nhân ≥ 40 tuổi chiếm tỷ lệ cao (80%) ở cả 2 nhóm. Tỉ lệ nam giới : nữ giới là 1 : 2,75; gặp ở nhiều nghề nghiệp khác nhau và không ghi nhận tiền căn chiếm tỷ lệ cao. Phân bố tỷ lệ bệnh nhân theo lứa tuổi, giới, nghề nghiệp, tiền căn trước điều trị giữa 2 nhóm không có sự khác biệt (p > 0,05). Kết quả của chúng tôi phù hợp với Phan Kim Ngân [6] nghiên cứu trên 116 bệnh nhân chóng mặt ngoại biên ghi nhận tuổi trung bình là 57,53 ± 14,75 tuổi, nhỏ nhất là 26 tuổi và lớn nhất là 87 tuổi, ≥ 40 tuổi chiếm tỷ lệ 82,8%, tỉ lệ nam giới : nữ giới là 1 : 2,63, không ghi nhận tiền căn chiếm tỷ lệ 63,8% và tác giả Bunasuvan P [7] tổng kết 149 bệnh nhân chóng mặt ngoại biên ghi nhận tuổi trung bình là 55 tuổi, tỉ lệ nam giới : nữ giới là 1 : 2. Như vậy, chóng mặt ngoại biên có thể gặp ở mọi lứa tuổi và ≥ 40 tuổi chiếm tỷ lệ cao; bệnh gặp ở nhiều nghề nghiệp khác nhau, tỷ lệ nữ giới chiếm ưu thế hơn so với nam giới và bệnh nhân không ghi nhận tiền căn chiếm tỷ lệ cao.
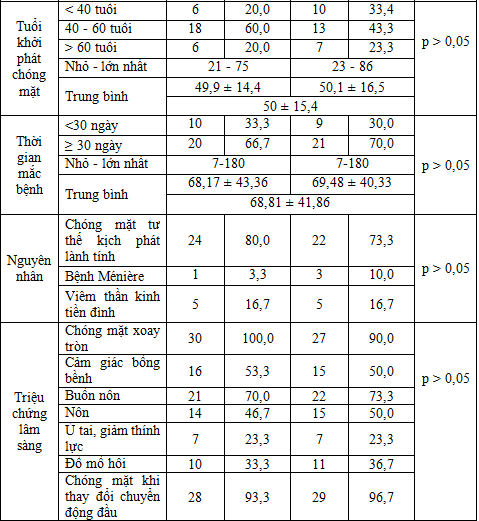
Tuổi khởi phát chóng mặt trung bình của bệnh nhân chóng mặt ngoại biên là 50 ± 15,4 tuổi, nhỏ nhất là 21 tuổi và lớn nhất là 86 tuổi, bệnh nhân khởi phát chóng mặt khi ≥ 40 tuổi chiếm tỷ lệ cao ở cả 2 nhóm. Thời gian mắc bệnh trung bình của bệnh nhân chóng mặt ngoại biên là 68,81 ± 41,86 ngày, nhỏ nhất là 7 ngày và lớn nhất là 180 ngày, thời gian mắc bệnh ≥ 30 ngày chiếm tỷ lệ cao ở cả 2 nhóm. Trong các nguyên nhân của chóng mặt ngoại biên, chóng mặt tư thế kịch phát lành tính chiếm tỷ lệ cao nhất, kế đến là do viêm thần kinh tiền đình và nguyên nhân do bệnh Ménière chiếm tỷ lệ thấp ở cả 2 nhóm. Phân bố tỷ lệ bệnh nhân theo tuổi khởi phát chóng mặt, thời gian mắc bệnh và nguyên nhân trước điều trị giữa 2 nhóm không có sự khác biệt (p > 0,05). Kết quả của chúng tôi phù hợp với tác giả Phan Kim Ngân [6] ghi nhận tuổi khởi phát chóng mặt trung bình của bệnh nhân chóng mặt ngoại biên là 56,8 ± 13,5 tuổi, bệnh nhân khởi phát chóng mặt khi ≥ 40 tuổi chiếm tỷ lệ 84,5%, nguyên nhân do chóng mặt tư thế kịch phát lành tính chiếm tỷ lệ cao nhất là 91,4%, viêm thần kinh tiền đình là 6,9% và bệnh Ménière 1,7%; tác giả Bunasuvan P [7] ghi nhận nguyên nhân do chóng mặt tư thế kịch phát lành tính 53%, viêm thần kinh tiền đình là 8,1% và bệnh Ménière 10,1%. Như vậy, kết quả của chúng tôi phù hợp với các tác giả khác [6, 8] và y văn [7] đó là trong các nguyên nhân của chóng mặt ngoại biên thì chóng mặt tư thế kịch phát lành tính là nguyên nhân thường gặp nhất và bệnh nhân khởi phát chóng mặt khi ≥ 40 tuổi chiếm tỷ lệ cao.
Về triệu chứng lâm sàng của bệnh nhân: Nhóm điều trị OXCA đơn thuần ghi nhận bệnh nhân có cảm giác chóng mặt xoay tròn là 100%, chóng mặt khi thay đổi chuyển động đầu 93,3%, cảm giác bồng bềnh (mất thăng bằng) 53,3%, buồn nôn 70%, nôn 46,7%, ù tai - giảm thính lực 23,3% và đổ mồ hôi 33,3%. Nhóm điều trị OXCA kết hợp thuốc ghi nhận bệnh nhân có cảm giác chóng mặt xoay tròn là 90%, chóng mặt khi thay đổi chuyển động đầu 96,7%, cảm giác bồng bềnh 50%, buồn nôn 73,3%, nôn 50%, ù tai - giảm thính lực 23,3% và đổ mồ hôi 36,7%. Phân bố tỷ lệ bệnh nhân theo triệu chứng lâm sàng trước điều trị giữa 2 nhóm không có sự khác biệt (p > 0,05). Kết quả của chúng tôi phù hợp với nghiên cứu của tác giả Phan Kim Ngân [6] ghi nhận bệnh nhân chóng mặt ngoại biên có cảm giác chóng mặt xoay tròn là 84,9%, cảm giác bồng bềnh 49%, buồn nôn 77,4%, nôn 50,9% và đổ mồ hôi 30,2%. Như vậy, bệnh nhân bị chóng mặt ngoại biên thường xảy ra khi thay đổi tư thế, chóng mặt kiểu xoay tròn và đi kèm cảm giác bồng bềnh, buồn nôn, nôn và đổ mồ hôi.
3.2. Hiệu quả điều trị
Bảng 2. Mức độ cải thiện chóng mặt theo cảm nhận chủ quan của bệnh nhân
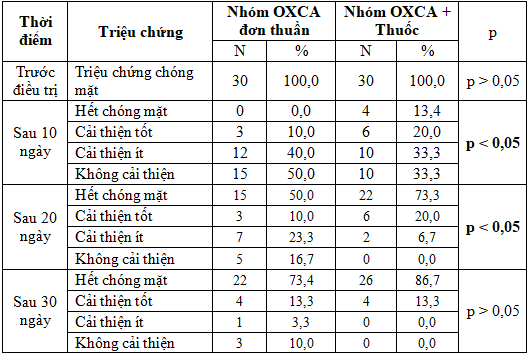
Kết quả nghiên cứu Bảng 2 cho thấy: Tỷ lệ cải thiện triệu chứng chóng mặt của 2 nhóm nghiên cứu có mức độ tăng dần theo số ngày điều trị. Sau 10 ngày điều trị, nhóm điều trị OXCA đơn thuần bệnh nhân có cải thiện chóng mặt chiếm tỷ lệ 50% (cải thiện tốt 10%, cải thiện ít 40% và chưa có bệnh nhân hết chóng mặt), nhóm điều trị OXCA kết hợp thuốc bệnh nhân có cải thiện chóng mặt chiếm tỷ lệ 66,7% (hết chóng mặt 13,4%, cải thiện tốt 20%, cải thiện ít 33,3%). Từ 20 ngày điều trị trở đi thì hiệu quả cải thiện tăng lên rõ rệt. Cụ thể: sau 20 ngày điều trị, nhóm điều trị OXCA đơn thuần bệnh nhân có cải thiện chóng mặt chiếm tỷ lệ 83,3% (hết chóng mặt 50%, cải thiện tốt 10%, cải thiện ít 23,3%), nhóm điều trị OXCA kết hợp thuốc bệnh nhân có cải thiện chóng mặt chiếm tỷ lệ 100% (hết chóng mặt 73,3%, cải thiện tốt 20%, cải thiện ít 6,7%). Sau 30 ngày điều trị, nhóm điều trị OXCA đơn thuần bệnh nhân có cải thiện chóng mặt chiếm tỷ lệ 90% (hết chóng mặt 73,4%, cải thiện tốt 13,3%, cải thiện ít 3,3%), nhóm điều trị OXCA kết hợp thuốc bệnh nhân có cải thiện chóng mặt chiếm tỷ lệ 100% (hết chóng mặt 86,7%, cải thiện tốt 13,3%). Khi so sánh mức độ cải thiện chóng mặt giữa 2 nhóm thì nhóm OXCA kết hợp thuốc có mức độ cải thiện tốt hơn nhóm OXCA đơn thuần, tuy nhiên sự khác biệt chỉ có ý nghĩa thống kê sau 10 và 20 ngày điều trị (p < 0,05), còn sau 30 ngày điều trị sự khác biệt không có ý nghĩa thống kê (p > 0,05).
Tác giả Sreedhar N [9] điều trị 7 bệnh nhân bị chóng mặt mãn tính có tuổi đời từ 50 - 80 tuổi bằng OXCA ở áp suất 2 ATA, mỗi ngày 2 giờ, thời gian điều trị trong vòng 10 - 15 ngày. Kết quả sau điều trị có cải thiện chóng mặt chiếm tỷ lệ 100% (hết chóng mặt 71,4%, cải thiện tốt 28,6%). Mức độ cải thiện chóng mặt ở nhóm điều trị OXCA đơn thuần trong nghiên cứu của chúng tôi thấp hơn so với Sreedhar N [9], có thể do cỡ mẫu và chế độ điều trị OXCA khác nhau nên dẫn tới sự khác biệt trên.
Bảng 3. Mức độ cải thiện chóng mặt theo tổng điểm
của thang điểm đánh giá chóng mặt Châu Âu
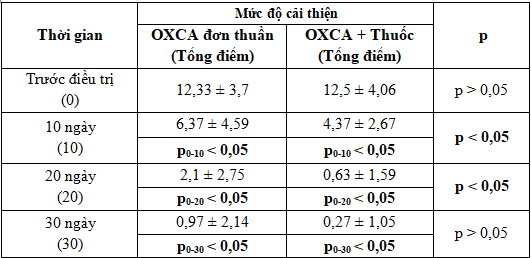
Kết quả nghiên cứu ở Bảng 3 cho thấy: Trước điều trị, nhóm điều trị OXCA đơn thuần có tổng điểm (theo thang điểm đánh giá chóng mặt của Châu Âu) là 12,33 ± 3,7 điểm, nhóm điều trị OXCA kết hợp thuốc có tổng điểm là 12,5 ± 4,06. Phân bố mức độ chóng mặt của bệnh nhân ở 2 nhóm trước điều trị không có sự khác biệt (p>0,05).
Sau điều trị, tổng điểm của 2 nhóm đều cải thiện (giảm) và có ý nghĩa thống kê (p < 0,05) so với trước điều trị. Ở nhóm điều trị OXCA đơn thuần tổng số điểm trung bình trước điều trị là 12,33 ± 3,7 điểm, sau 10 ngày giảm còn 6,37 ± 4,59 điểm, sau 20 ngày còn 2,1 ± 2,75 điểm, sau 30 ngày còn 0,97 ± 2,14 điểm. Nhóm điều trị OXCA kết hợp thuốc số điểm này lần lượt là 12,5 ± 4,06 điểm; 4,37 ± 2,67 điểm; 0,63 ± 1,59 điểm và 0,27 ± 1,05 điểm. Khi so sánh mức độ cải thiện chóng mặt giữa 2 nhóm sau điều trị thì nhóm OXCA kết hợp thuốc có mức độ cải thiện tốt hơn nhóm OXCA đơn thuần (p < 0,05), tuy nhiên sau 30 ngày điều trị sự khác biệt không có ý nghĩa thống kê (p > 0,05).
Phan Kim Ngân [6] điều trị 94 bệnh nhân chóng mặt ngoại biên bằng cách kết hợp ≥ 2 loại thuốc ức chế tiền đình nhận thấy: Trước điều trị bệnh nhân có số điểm (theo thang điểm đánh giá chóng mặt của Châu Âu) là 12,33 ± 3,7 điểm, sau 30 ngày điều trị có số điểm giảm còn 0,44 ± 1,64 điểm (p < 0,05). Như vậy, mức độ cải thiện chóng mặt ở nhóm điều trị OXCA đơn thuần trong nghiên cứu của chúng tôi thấp hơn, còn ở nhóm điều trị OXCA kết hợp thuốc có mức độ cải thiện cao hơn so với tác giả Phan Kim Ngân [6].
Bảng 4. Mức độ cải thiện chóng mặt theo mức độ của thang điểm đánh giá chóng mặt Châu Âu
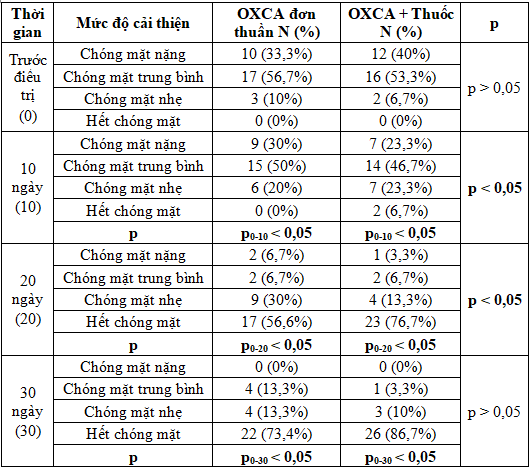
Kết quả nghiên cứu ở Bảng 4 cho thấy: Trước điều trị, bệnh nhân bị chóng mặt nặng và trung bình ở cả 2 nhóm chiếm tỷ lệ cao, chóng mặt nhẹ chiếm tỷ lệ thấp (10% ở nhóm điều trị OXCA đơn thuần và 6,7% ở nhóm điều trị OXCA kết hợp thuốc). Phân bố tỷ lệ bệnh nhân theo mức độ chóng mặt giữa 2 nhóm trước điều trị không có sự khác biệt (p > 0,05).
Sau 10 ngày điều trị, tỷ lệ bệnh nhân bị chóng mặt nặng và trung bình giảm ở cả 2 nhóm, tỷ lệ bệnh nhân bị chóng mặt nhẹ tăng và ở nhóm điều trị OXCA kết hợp thuốc đã có bệnh nhân hết chóng mặt chiếm tỷ lệ 6,7%. Sau 20 ngày điều trị, bệnh nhân bị chóng mặt nặng và trung bình giảm nhiều và chiếm tỷ lệ rất thấp ở cả 2 nhóm, tỷ lệ bệnh hết chóng mặt tăng ở cả 2 nhóm (nhóm điều trị OXCA đơn thuần là 56,6% và nhóm điều trị OXCA kết hợp thuốc là 76,7%). Sau 30 ngày điều trị, cả 2 nhóm không còn bệnh nhân chóng mặt nặng, nhóm điều trị OXCA đơn thuần tỷ lệ bệnh nhân bị chóng mặt nhẹ là 13,3% và hết chóng mặt là 73,4%, nhóm điều trị OXCA kết hợp thuốc tỷ lệ bệnh nhân bị chóng mặt nhẹ là 10% và hết chóng mặt là 86,7%. Như vậy, mức độ cải thiện chóng mặt sau điều trị của 2 nhóm đều có kết quả tốt và có ý nghĩa thống kê so với trước điều trị (p < 0,05). Nhóm điều trị OXCA kết hợp thuốc có mức độ cải thiện chóng mặt nhiều hơn so với nhóm điều trị OXCA đơn thuần, tuy nhiên sự khác biệt chỉ có ý nghĩa thống kê (p < 0,05) sau 10 và 20 ngày điều trị, còn sau 30 ngày điều trị sự khác biệt không có ý nghĩa thống kê (p > 0,05).
4. KẾT LUẬN
Qua điều trị cho 60 bệnh nhân chóng mặt ngoại biên, trong đó 30 bệnh nhân được điều trị bằng OXCA đơn thuần điều trị bằng OXCA đơn thuần và 30 bệnh nhân được điều trị OXCA kết hợp với thuốc, chúng tôi nhận thấy:
- Bệnh nhân chóng mặt ngoại biên có thể gặp ở mọi lứa tuổi và ≥ 40 tuổi chiếm tỷ lệ cao (80%), tuổi khởi phát chóng mặt trung bình là 50 ± 15,4 tuổi; bệnh gặp ở nhiều nghề nghiệp khác nhau và có khuynh hướng xảy ra ở nữ giới, tỷ lệ nam giới: nữ giới là 1:2,75; chóng mặt tư thế kịch phát lành tính là chứng bệnh thường gặp nhất, xảy ra khi thay đổi chuyển động đầu, chóng mặt kiểu xoay tròn và thường đi kèm cảm giác bồng bềnh, buồn nôn, nôn và đổ mồ hôi.
- Mức độ cải thiện chóng mặt sau điều trị của 2 nhóm đều có kết quả tốt và có ý nghĩa thống kê (p < 0,05). So sánh hiệu quả điều trị giữa 2 nhóm cho thấy: nhóm OXCA kết hợp thuốc có tỷ lệ cải thiện cao hơn và thời gian cải thiện nhanh hơn nhóm OXCA đơn thuần (p < 0,05), tuy nhiên sau 30 ngày điều trị sự khác biệt không có ý nghĩa thống kê (p > 0,05).
- Hiệu quả điều trị tăng theo số giờ điều trị. Ở nhóm điều trị OXCA kết hợp thuốc tổng số điểm trung bình trước điều trị là 12,5 điểm, sau 10 ngày điều trị là 4,37 điểm, sau 20 ngày điều trị giảm còn 0,63 điểm và sau 30 ngày điều trị chỉ còn 0,27 điểm (p < 0,05). Nhóm điều trị OXCA đơn thuần tỷ lệ này lần lượt là 12,33 điểm; 6,37 điểm; 2,1 điểm và 0,97 điểm (p < 0,05).
Tài liệu tham khảo
2. Wiltink J, Tschan R., Dizziness: anxiety, health care utilization and heath behavior-results from a representative German community survey, J Psychosom Res, 2009, 66(5):417-424.
3. Nguyễn Trường Sơn, Cơ chế tác dụng của Oxy cao áp, NXB Y học, Trung tâm Y học dưới nước và OXCA, 2020, tr. 10-12.
4. Bộ Y tế, Hướng dẫn quy trình kỹ thuật điều trị bằng OXCA bằng buồng đơn, Hướng dẫn quy trình kỹ thuật điều trị bằng OXCA, Hà Nội, 2019, tr. 01-05.
5. C. A. Megnigbeto et al., The European of Vertigo scale: a clinieal validation study, Revue de Laryngologie - Otologie - Rhinologie, 2001, 122(2):95-102.
6. Phan Kim Ngân, Đánh giá tình trạng chóng mặt ngoại biên hiện nay tại khoa Nội Thần kinh Tổng quát Bệnh viện Nhân dân 115, Luận văn chuyên khoa II, Đại học Y Dược TP. Hồ Chí Minh, 2015, tr. 44-58.
7. Bunasuwan P, Bunbanjerdsuk S, Nilsuwan A., Etiology of vertigo in Thai patients at Thammasat Hospital, J. Med. Assoc. Thai., 2011, 94(7):102-108.
8. Vũ Anh Nhị, Thần kinh học lâm sàng, NXB Đại học Quốc gia TP. Hồ Chí Minh, 2006, tr. 135-147.
9. Sreedhar N., Kesavan N., Treatment of chronic vertigo with hyperbaric oxygen, The lancet, 1973, 301(7796):184-185.