NGHIÊN CỨU CỘNG ĐỒNG VỀ MỘT SỐ YẾU TỐ DỊCH TỄ VÀ HIỂU BIẾT CỦA CHA/MẸ KHI SỬ DỤNG KHÁNG SINH CHO TRẺ TẠI THÁI NGUYÊN VÀ HÀ GIANG NĂM 2020-2021
Trung tâm Nhiệt đới Việt - Nga
Số 63 Nguyễn Văn Huyên, Nghĩa Đô, Cầu Giấy, Hà Nội
Số điện thoại: 0982020138; Email: hauthys@gmail.com
Nội dung chính của bài viết
Tóm tắt (Abstract)
COMMUNITY STUDY ON SOME EPIDEMIOLOGICAL FACTORS AND KNOWLEDGE OF PARENTS ON USING ANTIBIOTICS FOR THEIR CHILDREN IN THAI NGUYEN AND HA GIANG PROVINCES IN 2021
This study was conducted in 2020-2021 to investigate several epidemiological factors and parents' knowledge of antibiotic use in children in Thai Nguyen and Ha Giang.
Methods: 459 eligible subjects were investigated for epidemiological information and knowledge of antibiotic use. 275 bacterial culture were successfully done from nasopharyl swabs of participants.
Results: Some epidemiological factors such as parents' smoking, a high percentage of pipe tobacco smoking (21.6%), and up to 30.7% of relatives living in the same house (including Ha Giang at 31.4% and Thai Nguyen at 30.0%). In children, medical history of tonsillitis accounted for 37.3%, with otitis media accounting for 11.5%. The average influenza incidence was 1.7 times per year in Ha Giang and 1.9 times per year in Thai Nguyen. The proportion of children with antibiotic consumption over the past year was 47.3% in Thai Nguyen and 34.7% in Ha Giang. Commonly used antibiotics were amoxicillin and cephalexin, and most parents did not remember or knew the names of the antibiotics their children were taking. There were 42.0% of parents who knew about the use of antibiotics that the effects of antibiotics could treat bacteria. This rate was 46.9% in Ha Giang and 36.8% in Thai Nguyen, both statistical significance with p< 0.05. Of those 275 bacterial culture from nasopharyl swab, 78 (28.4%) was detected S. pneumoniae, which concordance with previous literature review.
Recommendations: Conduct communication and education programs to better understand the use of antibiotics and reduce risk factors for respiratory infections. Further investigation, intervention may needed to reduce risk in S. pneumoniae carriers.
Từ khóa (Keywords)
Antibiotic resistance, Ha Giang, Thai Nguyen
Chi tiết bài viết
1. ĐẶT VẤN ĐỀ
Nhiễm trùng đường hô hấp cấp rất phổ biến tại các cơ sở y tế. Các căn nguyên ban đầu thường là virus như Rhinovirus, RSV, virus cúm và các căn nguyên khác [1]. Nhưng sau đó thường có bội nhiễm vi khuẩn, căn nguyên vi khuẩn có thể gặp bao gồm S. pneumoniae, K. pneumoniae, H. infuenzae, M. cattarhalis, và S. aureus. Mới đây, thống kê từ UNICEF cho thấy, S. pneumoniae là nguyên nhân gây ra 50% các trường hợp tử vong do viêm phổi ở trẻ em trên toàn thế giới, đặc biệt ở các nước đang phát triển [2]. Phế cầu khuẩn (tên khoa học là Streptococcus pneumoniae - S. pneumoniae) là 1 loại vi khuẩn Gram dương, trực thuộc chi Streptococcus. Hiện tại, hơn 100 loại huyết thanh của phế cầu khuẩn đã được mô tả [3].
Ở khu vực châu Á, Việt Nam có tỷ lệ S. pneumoniae phân lập được trong năm 2000-2001 kháng penicillin cao nhất (71%) [4]. Trong cùng giai đoạn đó (2000-2005), Thái Lan có tỷ lệ S. pneumoniae đề kháng penicillin từ 42,4% - 47,7%, và mức độ đa kháng trong khoảng 14,8% đến 34,3%[5]. Đến giai đoạn gần đây, mức độ đa kháng của S. pneumoniae phân lập ở trẻ em Thái Lan vẫn ở mức cao 31,6% [6]. Nghiên cứu về bệnh phế cầu xâm lấn ở trẻ em tại Trung Quốc trong giai đoạn 2000-2016, tỷ lệ đề kháng với penicillin của S. pneumoniae là 32,0% (dao động 12,1-51,9%) [7]. Các báo cáo thống kê tại các quốc gia châu Âu và Mỹ từ năm 1990 tới năm 2004 cho thấy, những chủng S. pneumoniae không nhạy cảm phân lập được từ bệnh phẩm đường hô hấp trên có tỷ lệ kháng trung gian là 7,8% (MIC, 1-1 mg/l) và kháng hoàn toàn là 0,3% (MIC 2 mg/l). Trong khi đó, các chủng S. pneumoniae không nhạy cảm với penicillin phân lập từ những trường hợp nhiễm trùng huyết lại cao hơn với biểu hiện kháng trung gian từ 23-29% và kháng hoàn toàn là 6,7-10%. Tình trạng ở Anh và Ireland là 14,5% với kháng hoàn toàn và 18,5% với kháng trung gian [8]. Các báo cáo tương tự cũng chỉ ra rằng, tỷ lệ kháng của phế cầu với erythromycin là 29,3% ở Mỹ và 35,5% ở các nước châu Âu. Phần lớn các chủng kháng này (60%) mang gen mef(A) và một phần không nhỏ trong số đó (18,4%) kháng theo cơ chế của gen erm(B) [9]. Các nghiên cứu dịch tễ học ở Anh và Mỹ đã chỉ ra mối tương quan giữa việc tăng tỷ lệ S. pneumoniae kháng penicillin với tỷ lệ kê đơn thuốc kháng sinh nhóm betalactam. Điều đó cho thấy, việc lạm dụng kháng sinh đã làm xuất hiện và lan truyền gen kháng thuốc gây cản trở tiến trình và hiệu quả điều trị. Mặc dù tình hình kháng kháng sinh có thể thay đổi theo từng khu vực hay từng quốc gia, nhưng châu Á là một tâm điểm của kháng kháng sinh. Trong khi đó, nguồn lực cũng như cơ sở hạ tầng cho giám sát y tế cộng đồng còn rất nghèo nàn. Với hơn 70% dân số trên thế giới sống ở khu vực Châu Á Thái Bình Dương thì kháng kháng sinh ở khu vực này trở thành một gánh nặng toàn cầu.
Tại Việt Nam, theo một số nghiên cứu trước đây ở trẻ em dưới 5 tuổi, tỷ lệ phân lập được S. pneumoniae từ 20-60% [10-12]. Theo một giám sát các trẻ nhập viện có liên quan đến căn nguyên S. pneumoniae tại tỉnh Khánh Hoà, Việt Nam (năm 2005-2006), tỷ lệ mắc viêm phổi xâm lấn là 48,7/100 000 trẻ, 69% trẻ nhập viện vì viêm phổi do S. pneumoniae, 11% do viêm màng não do S. pneumoniae. Trong giai đoạn trước đây, tỷ lệ số chủng kháng penicillin trong số các chủng phân lập được theo nghiên cứu của Lê Thị Hoa và cs năm 2001 là (2%) [13] và của Nguyễn Văn Trọng và cs năm 2007 là (4,6%) [11]. Trong một nghiên cứu khác ở trẻ dưới 5 tuổi bị viêm phổi tại Bệnh viện Nhi Thanh Hóa năm 2017, S. pneumoniae phân lập được với tỷ lệ cao tới 34,5% [14]. Trong giai đoạn 2015-2018, mức độ kháng kháng sinh của các chủng phế cầu ngày đã trở nên trầm trọng 73,5% với penixillin V, các chủng đa kháng chiếm 64% [15]. Theo nghiên cứu của Nguyễn Vũ Trung và cs năm 2008, tỷ lệ mang S. pneumoniae ở trẻ em dưới 5 tuổi tại Ba Vì, Hà Tây là 51,4% trong đó 15,5% các chủng S. pneumoniae kháng penicillin [16]. Điều đó khẳng định tầm quan trọng của việc nghiên cứu, giám sát tác nhân gây bệnh phế cầu khuẩn ở Việt Nam để có những khuyến cáo kịp thời trong điều trị và phòng bệnh.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1. Đối tượng nghiên cứu
- Tiêu chuẩn lựa chọn: Đối tượng thu thập dịch tỵ hầu để phân lập S. pneumoniae là trẻ mẫu giáo và lớp 1, hướng tới trẻ 3-6 tuổi; cha/mẹ của trẻ đồng ý và tự nguyện tham gia nghiên cứu.
- Tiêu chuẩn loại trừ: Người không có đủ năng lực hành vi, gặp bất thường về khả năng giao tiếp (ngôn ngữ, khả năng nói, khả năng nghe), cha/mẹ trẻ có tiền sử chẩn đoán rối loạn tâm thần hoặc có bất thường về trí nhớ, khả năng tư duy.
2.2. Phương pháp nghiên cứu
- Thiết kế nghiên cứu: Mô tả cắt ngang.
- Cỡ mẫu: chọn cỡ mẫu thuận tiện, thực tế có 459 đối tượng tham gia nghiên cứu, trong đó 239 đối tượng tại Hà Giang, 220 đối tượng tại Thái Nguyên.
- Phương pháp phân tích phòng thí nghiệm: mẫu dịch tỵ hầu được cấy trên môi trường thạch máu, các khuẩn lạc nghi ngờ S. pneumoniae được lựa chọn, tiến hành thử nghiệm optochin và ngưng kết latex để định danh chủng S. pneumoniae. Trong nghiên cứu này, 275 mẫu dịch tỵ hầu từ trẻ đã được nuôi cấy vi khuẩn thành công, và đưa vào phân tích về tỷ lệ mang S. pneumoniae trên đối tượng nghiên cứu.
Thời gian tiến hành nghiên cứu: từ tháng 01/2020 đến tháng 12/2021.
2.3. Xử lý số liệu
Số liệu được nhập liệu vào Excel 2010 và xử lý bằng R-language 4.1.0 cho Window. Kiểm định khác biệt giá trị trung bình sử dụng t test, tỷ lệ sử dụng chi-square test, sai lầm loại I với α = 0,05.
2.4. Đạo đức trong nghiên cứu
Đối tượng nghiên cứu được giải thích về mục đích và nội dung của nghiên cứu trước khi tiến hành phỏng vấn và chỉ tiến hành khi có sự chấp nhận tham gia của đối tượng nghiên cứu. Mọi thông tin cá nhân về đối tượng nghiên cứu được giữ kín. Các số liệu, thông tin thu thập được chỉ phục vụ cho mục đích nghiên cứu, không phục vụ cho mục đích nào khác. Đề tài được thông qua Hội đồng đạo đức Trung tâm Nhiệt đới Việt - Nga, số quyết định: 4304 ngày 18/12/2020.
3. KẾT QUẢ VÀ BÀN LUẬN
Tổng số có 459 đối tượng tham gia nghiên cứu, trong đó Thái Nguyên có 220 đối tượng (106 nam, 114 nữ), Hà Giang có 239 đối tượng (118 nam, 121 nữ) tham gia nghiên cứu. Kết quả thu thập được cho thấy cha/mẹ tại hai địa điểm có nghề nghiệp chủ yếu là lao động tự do hoặc làm ruộng. Cụ thể, tại Hà Giang mẹ của trẻ đa số có nghề nghiệp là làm ruộng (46,4%) và lao động tự do (23,8%), còn bố của trẻ có nghề nghiệp là làm ruộng chiếm 46,4%, lao động tự do 29,3%. Tại Thái Nguyên nơi có nhiều khu công nghiệp, tỷ lệ cha/mẹ trẻ làm tại đây cũng cao hơn so với Hà Giang, tuy nhiên cũng chỉ chiếm tỷ lệ khoảng 10%. Các ngành nghề khác như y tế, giáo viên, viên chức chiếm tỷ lệ thấp (Bảng 1).
Bảng 1. Đặc điểm nhân khẩu học và dịch tễ học của đối tượng nghiên cứu
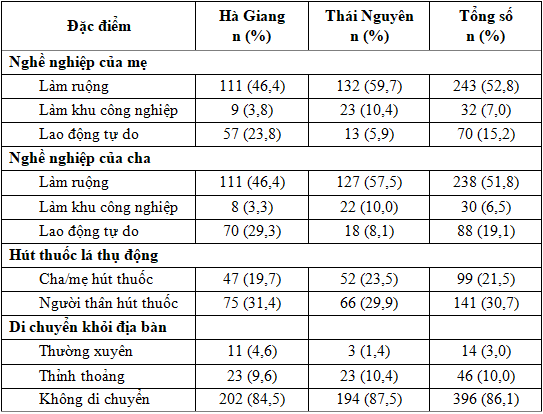
Kết quả một số thông tin liên quan đến yếu tố dịch tễ cho thấy các yếu tố như cha/mẹ hút thuốc lá, thuốc lào cao (21,6%), người thân sống cùng nhà hút thuốc tới 30,7% (trong đó tại Hà Giang là 31,4%, Thái Nguyên là 30%). Đặc điểm di chuyển có 85,8% trẻ tại Hà Giang không di chuyển ra khỏi địa bàn sinh sống trong vòng 1 năm gần đây, tỷ lệ này ở Thái Nguyên là 88,2%. Có khoảng 10% trẻ thỉnh thoảng di chuyển khỏi nơi cư trú trong năm gần nhất (Bảng 1). Các nghiên cứu trên thế giới đều đồng thuận rằng hút thuốc lá thụ động là một trong những tác nhân dẫn tới tình trạng viêm đường hô hấp, hen suyễn, thở khò khè ở trẻ [17]. Tại Việt Nam, hàng năm có khoảng 40 000 trường hợp tử vong bởi thuốc lá, có tới 60% trẻ em dưới 5 tuổi chịu ảnh hưởng nặng nề do thường xuyên hít phải khói thuốc lá. Các chuyên gia cũng cho biết, khói thuốc lá có khả năng hạn chế cung cấp oxy cho các mô của cơ thể, làm giảm đáp ứng của nhịp tim khi hoạt động, gây rối loạn nhịp thở và nhịp tim ở trẻ, do đó làm tăng nguy cơ hội chứng đột tử ở trẻ em lên nhiều lần. Nếu trẻ nhỏ có cha hoặc mẹ hút thuốc lá thì nguy cơ này tăng gấp 2 lần, trong khi nếu cả 2 cùng hút thì nguy cơ tăng lên đến 4 lần [18].
Bảng 2. Tiền sử bệnh và tỷ lệ sử dụng kháng sinh của đối tượng nghiên cứu
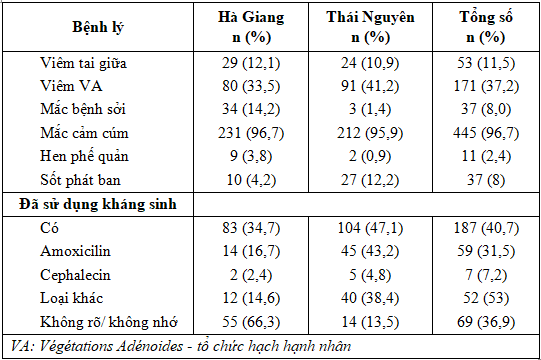
Thông tin tiền sử bệnh lý hô hấp của trẻ: Viêm VA là tiền sử thường gặp nhất với tỷ lệ 37,3%, viêm tai giữa (11,5%), sốt phát ban (8,1%). Tỷ lệ Viêm VA tại Thái Nguyên là 41,4%, Hà Giang là 33,5%. Các tiền sử bệnh lý khác như hen phế quản, viêm xoang chiếm tỷ lệ thấp hơn (Bảng 2). Chúng tôi khảo sát số liệu về tần số mắc cảm cúm/ năm gần nhất trung bình tại Hà Giang 1,7 lần/năm, tại Thái Nguyên 1,9 lần/ năm (Biểu đồ 1). Tuy sự khác biệt không có ý nghĩa thống kê, nhưng số liệu cho thấy xu hướng có số lần mắc cao hơn ở Thái Nguyên, so với Hà Giang.
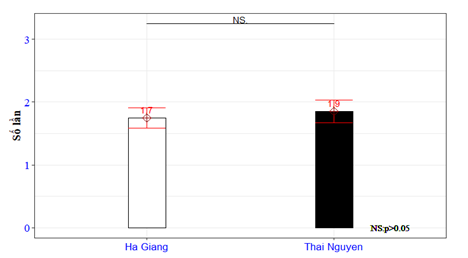
Biểu đồ 1. Tần số cảm cúm/ năm của trẻ trong năm gần nhất
Về sự tuân thủ hướng dẫn sử dụng, đa số cha/mẹ trẻ tuân thủ hướng dẫn sử dụng liều kháng sinh cho trẻ với tỷ lệ ở Hà Giang là 79,3% cao hơn ở Thái Nguyên với tỷ lệ là 69,2%. Tỷ lệ tuân thủ cả liều lượng và loại kháng sinh được chỉ định đạt 13,1% ở Hà Giang và 25,8% tại Thái Nguyên. Có khoảng 2% tự thay đổi liều lượng, thay đổi loại thuốc theo kinh nghiệm bản thân.
Bảng 3. Kết quả khảo sát hiểu biết và cách sử dụng kháng sinh của cha/mẹ trẻ
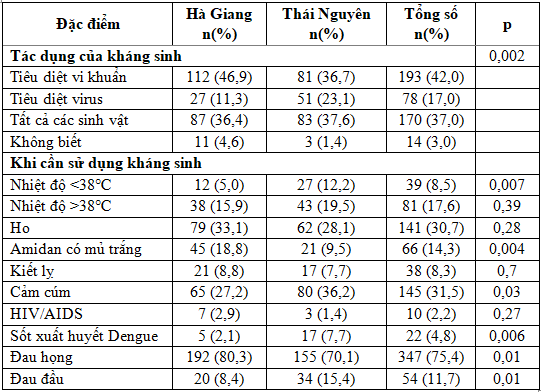
Kết quả hiểu biết về kháng sinh: có 42% phụ huynh biết tác dụng của kháng sinh là tiêu diệt vi khuẩn, tỷ lệ này tại Hà Giang là 46,9%, Thái Nguyên là 36,8% và sự khác biệt giữa hai địa điểm nghiên cứu có ý nghĩa thống kê với p<0,05. Có tới 23,2% người được điều tra tại Thái Nguyên cho rằng kháng sinh có thể tiêu diệt được virus, tại Hà Giang tỷ lệ này chỉ là 11,3%. Khi phỏng vấn sử dụng kháng sinh trong các bệnh lý nào thì có nhiều đối tượng tham gia nghiên cứu lựa chọn sử dụng kháng sinh trong các trường hợp cảm cúm (31,6%), đau đầu (11,8%), HIV/AIDS (2,2%) và đa số cho rằng khi đau họng là sẽ sử dụng kháng sinh, sự khác biệt giữa hai địa điểm nghiên cứu có ý nghĩa thống kê với p<0,05. Kết quả trên cho thấy, cha/mẹ trẻ có ít kiến thức về công dụng cũng như chỉ định của kháng sinh, dễ dẫn tới tình trạng lạm dụng kháng sinh cho trẻ. Trong bối cảnh tiếp cận các dịch vụ y tế tại các khu vực miền núi còn khó khăn do địa hình và điều kiện kinh tế, việc sử dụng sai hoặc lạm dụng kháng sinh cho các trường hợp không cần thiết dẫn tới hệ quả lãng phí về mặt kinh tế và gia tăng tình trạng kháng kháng sinh. Các nghiên cứu khác trên thế giới cũng cho thấy việc lạm dụng và không tuân thủ hướng dẫn sử dụng kháng sinh là nguyên nhân chính dẫn tới tình trạng kháng kháng sinh, lãng phí và đạt hiệu quả kém trong điều trị [19, 20].
Bảng 4. Kết quả phân lập phế cầu từ mẫu dịch tỵ hầu
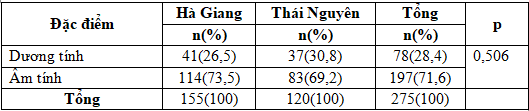
Kết quả cấy mẫu dịch tỵ hầu thu thập từ 275 trẻ cộng đồng tại hai địa điểm cho thấy có 28,4% dương tính với phế cầu. Sự khác biệt giữa hai địa điểm nghiên cứu không có ý nghĩa thống kê với p>0,05. Tỷ lệ nói trên vẫn trong khoảng 20-60% như các y văn trước đây đã mô tả [10-12]. Do đó, để làm giảm nhẹ nguy cơ viêm nhiễm xâm lấn do phế cầu cần có những bước nghiên cứu tương lai nhằm làm giảm tỷ lệ vi khuẩn này, hoặc có những phương pháp dự phòng như tiêm vắc-xin cho trẻ em.
4. KẾT LUẬN
- Kết quả nghiên cứu cho thấy trẻ em tại Hà Giang và Thái Nguyên có một số yếu tố nguy cơ liên quan đến mắc bệnh lý hô hấp bao gồm hút thuốc lá thụ động, di chuyển khỏi địa bàn cư trú. Trẻ em sống tại Thái Nguyên có xu hướng mắc viêm VA, cảm cúm cao hơn Hà Giang.
- Tỷ lệ sử dụng kháng sinh tại Thái Nguyên có xu hướng cao hơn Hà Giang, và cũng có sự tham khảo thông tin từ bác sĩ cao hơn. Sự hiểu biết về tác dụng diệt vi khuẩn ở tại hai địa phương đều dưới 50% số người được phỏng vấn, và đa số cho rằng sử dụng kháng sinh khi đau họng, ho; ngoài ra có 31,5% đối tượng tham gia phỏng vấn cho rằng cần phải sử dụng kháng sinh khi bị cảm cúm. Tỷ lệ trẻ mang S. pneumoniae trong dịch tỵ hầu đạt gần 1/3 đối tượng nghiên cứu, trong đó Thái Nguyên có tỷ lệ cao hơn so với Hà Giang.
5. KHUYẾN NGHỊ
Cần nâng cao hiểu biết và tuân thủ sử dụng kháng sinh, cần triển khai các chương trình giáo dục, truyền thông các thông tin về sử dụng kháng sinh đúng và hiệu quả tới cộng đồng, đặc biệt là các khu vực gặp khó khăn để tiếp cận các dịch vụ y tế. Các nhà nghiên cứu cần tăng cường giám sát đặc điểm dịch tễ học, vi sinh vật của S. pneumoniae để hỗ trợ các cơ quan quản lý, và nâng cao nhận thức cộng đồng trong phòng chống bệnh viêm nhiễm do phế cầu gây nên.
Tài liệu tham khảo
2. Roth D. E., Gaffey M. F., Smith‐Romero E., Fitzpatrick T., Morris S. K., Acute respiratory infection case definitions for young children: a systematic review of community‐based epidemiologic studies in South Asia, Trop Med Int Heal., 2015, 20(12):1607-20.
3. CDC. Streptococcus pneumoniae: Information for Clinicians. https://www.cdc. gov/pneumococcal/clinicians/streptococcus-pneumoniae.html. Truy cập ngày 20/5/2022.
4. CDDEP: The GARP - Vietnam National Working Group. Situation analysis: Antibiotic use and resistance in Viet Nam, 2010.
5. Dejsirilert S., Tienkrim S., Ubonyaem N., Sawanpanyalert P., Aswapokee N., Suankratay C., National antimicrobial resistance surveillance among clinical isolates of Streptococcus pneumoniae in Thailand, J. Med. Assoc. Thailand, 2009 Aug; 92 Suppl 4:19-33.
6. Thummeepak R., Leerach N., Kunthalert D., Tangchaisuriya U., Thanwisai A., Sitthisak S., High prevalence of multi-drug resistant Streptococcus pneumoniae among healthy children in Thailand, J. Infect Public Health., 2015, 8(3):274-81.
7. Fu J., Yi R., Jiang Y., et al., Serotype distribution and antimicrobial resistance of Streptococcus pneumoniae causing invasive diseases in China: a meta-analysis,. BMC Pediatr., 2019, 19(1):424.
8. Farrell D. J., Felmingham D., Shackcloth J., Williams L., Maher K., Hope R., et al., Non-susceptibility trends and serotype distributions among Streptococcus pneumoniae from community-acquired respiratory tract infections and from bacteraemias in the UK and Ireland, 1999 to 2007, J. Antimicrob. Chemother., 2008, 62(2):87-95.
9. Woodford N., Chadwick P. R., Morrison D., Cookson B. D., Strains of glycopeptide-resistant Enterococcus faecium can alter their van genotypes during an outbreak, J. Clin. Microbiol., 1997, 35(11):2966-8.
10. Nguyễn Hoàng Hiệp, Nghiên cứu tỷ lệ vi khuẩn có khả năng gây bệnh và tính kháng thuốc kháng sinh của chủng vi khuẩn phân lập được từ họng mũi trẻ em khỏe mạnh vùng cao tỉnh Yên Bái, Luận văn Thạc sỹ y học, Trường Đại học Y Hà Nội, 2003.
11. Nguyễn Văn Trọng, Nghiên cứu tỷ lệ mang H. infuenzae và Streptococcus pneumoniae ở trẻ em dưới 60 tháng tuổi trong cộng đồng một số tỉnh miền bắc Việt Nam và mức độ kháng kháng sinh của chúng, Luận văn Thạc sỹ y học, Trường Đại học Y Hà Nội, 2007.
12. Chen C. J., Huang Y. C., Su L. H., Lin T. Y., Nasal carriage of Streptococcus pneumoniae in healthy children and adults in northern Taiwan, Diagn Microbiol. Infect Dis., 2007, 59(3):265-9.
13. Nguyễn Thị Hoa, Nghiên cứu độ nhạy cảm với kháng sinh của nghiên cứu của Streptococcus pneumoniae và H. infuenzae, Moraxella cattarhalis phân lập từ họng mũi trẻ em ở một số cộng đồng dân cư xa đô thị, Luận văn Thạc sỹ y học, Trường Đại học Y Hà Nội, 2001.
14. Trịnh Thị Ngọc, Đặc điểm lâm sàng, cận lâm sàng và điều trị bị viêm phổi ở trẻ dưới 5 tuổi tại Khoa Hô hấp Bệnh viện Nhi Thanh Hóa, Tạp chí Nghiên cứu và Thực hành Nhi khoa, Số 1 (2-2020).
15. Quyệt N. Đăng, Tuấn Đào M., Phúc B. Q., Nga T. T. V., Tình hình đề kháng kháng sinh của phế cầu và kết quả điều trị viêm phổi do phế cầu ở trẻ em tại Bệnh viện Nhi Trung ương, Tạp chí Nghiên cứu và Thực hành Nhi khoa, 2021, 5(4):27-34.
16. Nguyễn Vũ Trung, Xác định tỷ lệ mang và mức độ nhạy cảm với penicillin của các chủng S. pneumoniae phân lập từ trẻ em khỏe mạnh dưới 5 tuổi, Tạp chí Y học thực hành, số 10-2008.
17. Cheraghi M., Salvi S., Environmental tobacco smoke (ETS) and respiratory health in children, Eur. J Pediatr., 2009, 168(8):897-905.
18. Sở y tế Hà Giang, Ảnh hưởng của khói thuốc lá với sức khỏe trẻ em [Internet]. 2020. Available from: http://ytehagiang.org.vn/tin-tuc/anh-huong-cua-khoi-thuoc-la-voi-suc-khoe-tre-em.html
19. Bansal R., Jain A., Goyal M., Singh T., Sood H., Malviya H. S., Antibiotic abuse during endodontic treatment: A contributing factor to antibiotic resistance, J. Fam. Med. Prim. Care, 2019, 8(11):3518.
20. Amabile-Cuevas C., Antibiotic resistance in Mexico: a brief overview of the current status and its causes, J. Infect. Dev. Ctries., 2010, 4(03):126-31.